我院骨关节外科许斌主任医师、许国松副主任医师、陈伟义主治医师组成的医疗团队,在成功开展近100例单侧微创关节置换(DAA术式)的基础上,大胆尝试双侧同时行DAA,成功为一名双侧股骨头坏死病人,在腰麻下同时行双侧经直接前入路全髋关节置换术(DAA)。这标志着我院骨科关节置换团队,在经直接前入路行髋关节置换术方面达到国内先进水平,为我市髋关节置换术发展谱写了崭新的篇章。
年近半百的女性患者陈某,因双侧股骨头坏死,双髋关节疼痛伴外展活动受限,入住我院骨关节外科。骨关节外科医疗团队为该患者行直接前路双侧人工全髋关节置换微创手术,手术取得成功,康复出院并已随访半年,功能恢复良好。通过手术前后影像资料的对比,该患者人工髋关节假体安装位置良好,充分体现了采用该入路行全髋关节置换术后功能恢复的优势所在。
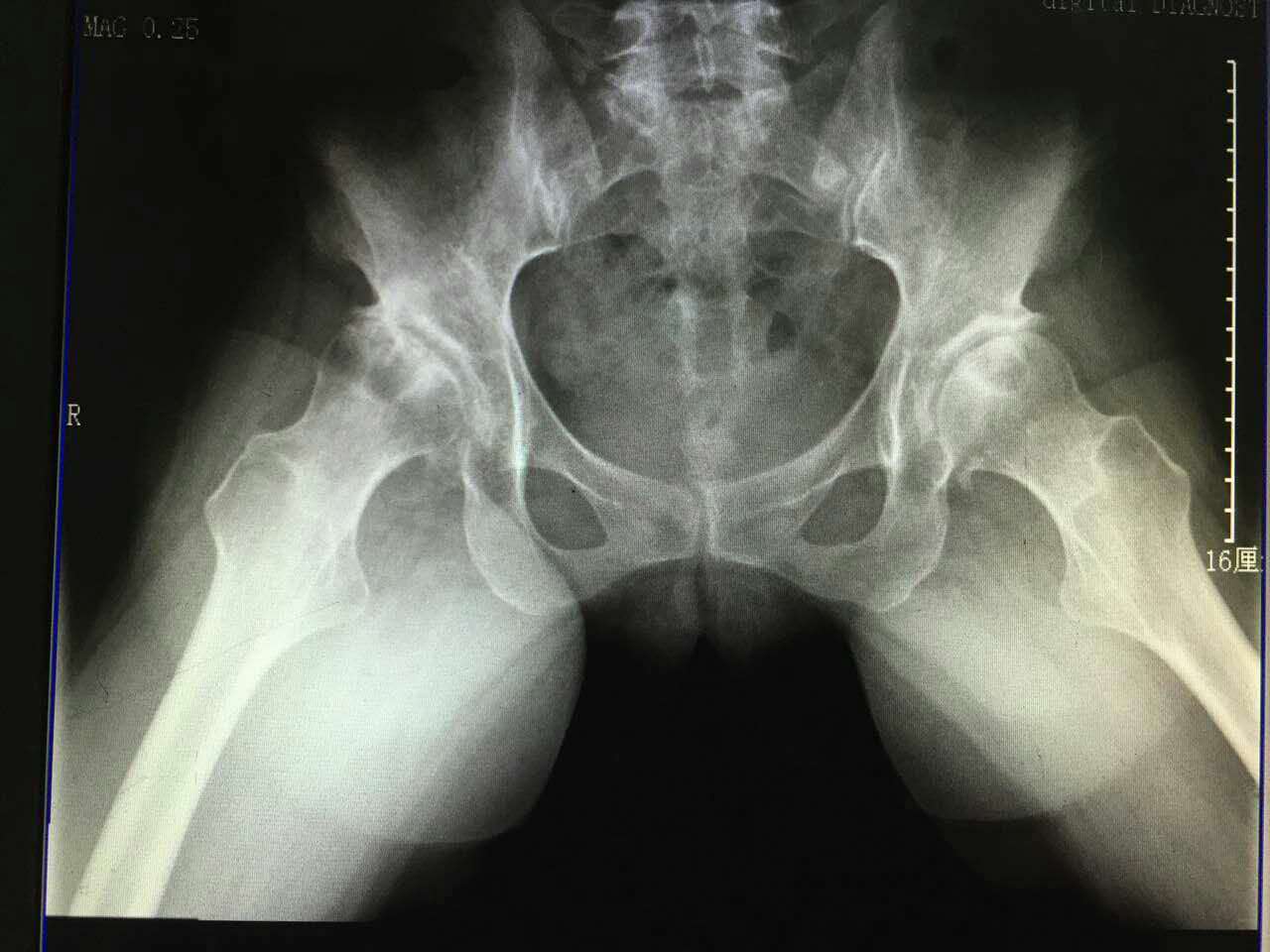
术前影像
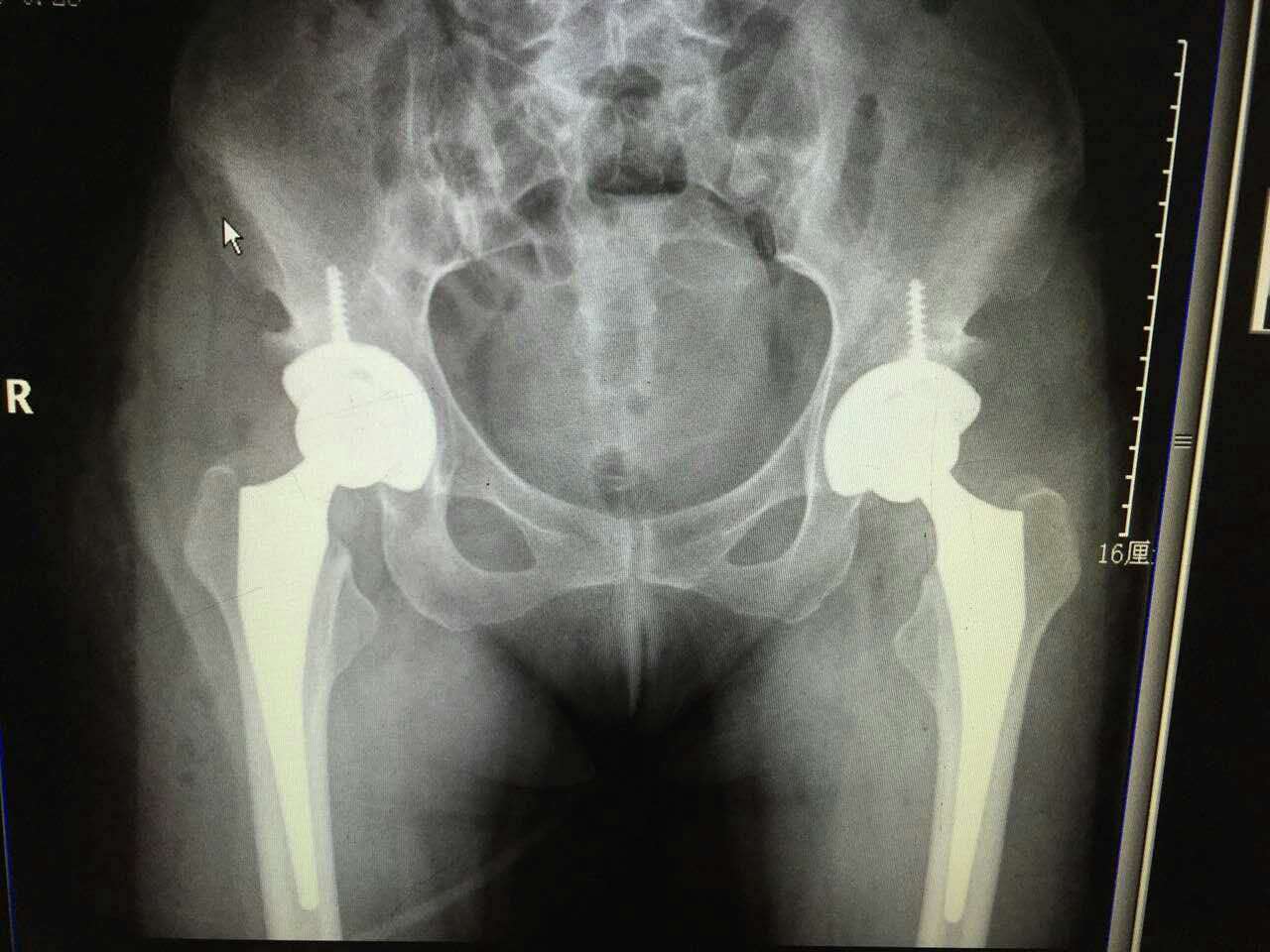
术后影像
近年来,我院骨关节外科始终走在医学发展的前沿,乐于接受新技术,勇于迎接新挑战。DAA作为一种微创的手术入路,我院许斌主任医师、许国松副主任医师、陈伟义主治医师的医疗团队,通过系统的学习微创髋关节置换直接前方入路(DAA)技术,并多次与世界一流专家交流学习,率先在国内开展此项微创技术,实现了真正意义上的微创人工全髋关节置换。骨关节外科通过近百例的病例随访,获得了大量的数据,显示出其术式与传统手术入路相当的手术疗效,甚至在某些方面更有优势,如术后髋关节功能恢复速度更快、住院时间更短等,收到了预期的临床效果,更好地造福于患者。
由此可见,由于直接前入路对于关节周围肌肉损伤小,因而术后关节的功能恢复更快,住院时间也就相应变短,在减轻患者住院费用的同时,髋关节的功能也得到了充分的恢复。这种入路的优势主要体现在术后患者的肌肉功能能够快速恢复,关节的软组织稳定性明显改善,因软组织不平衡而导致的脱位风险低;疼痛体验明显减轻;对于老年患者,肌肉的损伤小意味着术后关节稳定性更好,脱位风险更低,术后早期下地进行功能锻炼,还能够有效预防长期卧床带来的下肢静脉血栓风险及肺栓塞等潜在风险,而且能够有效缩短住院时间,从而减少住院费用。结合其微创的手术特点,在医疗技术成熟的前提下,是目前值得推广的手术入路。
相关链接:
直接前方入路(DAA)是近年来兴起,并且逐渐在美国、欧洲等发达国家骨科界人工关节置换领域井喷式流行的人工髋关节置换入路,是真正的微创人工全髋关节置换入路,是传统S-P入路的改良,采用此手术入路,关节外科医生才能真正实施微创人工髋关节置换。
采用此微创入路行人工髋关节置换的优点:
1.真正的神经、肌肉间隙入路,无软组织干扰,或软组织干扰最小;
2.易于显露与操作,精确假体安放,增加关节稳定性;
3.创伤小、岀血少,疼痛轻或无痛,康复快;
4.术后无跛行或步态较短时间内恢复正常;
5.术中便于检查调整肢体长度,确保术后双下肢基本等长;
6.体位采用平卧位,便于术中麻醉等管理,降低麻醉风险;
7.术后假体脱位率远低于一般外侧及后外侧手术入路,术后早期活动限制低或无限制,可以早期做下蹲、盘腿、跷二郎腿等动作;
8,术后恢复较快,手术后第1天下床行走,术后第2、3天可以不扶拐行走,术后第4、5天可以出院。
任何一种技术既然有优点,也必定有缺点,此手术入路的缺点:1.学习曲线较长,手术医生需要长期、反复实践才能掌握此项技术;2.必须有几百例一般外侧或后外侧入路髋关节置换的基础,才能考虑学习此技术,不适于年轻医生。
目前在美国、欧洲等发达国家骨科界人工关节置换领域,大量采用此入路行人工全髋关节置换,但是在我国各家医院采用此微创入路行人工全髋关节置换的关节外科医生很少,不足1%。可喜的是,我国的越来越多的关节外科医生已经充分认识到这种微创手术入路的优点与重要性,很多的关节外科医生正在学习、实施这种微创入路。
DAA 技术源于19 世纪30 年代Heuter 医生的创新发现。此后,基于Heuter 间隙(缝匠肌/ 股直肌- 阔筋膜张肌)这一真正的无神经血管肌间界面,Smith-Petersen、Judet 和Matta 等大师先后对其进行改良并最终用于髋关节置换手术。患者采用平卧位,可以更方便的行双侧同时的消毒铺巾,大大节约了手术的用时,使两侧同时开始手术成为了可能,而且DAA完全基于自然解剖间隙进入,避免了髋关节功能性肌肉组织的损伤,使患者能够平卧位接受手术,术者得以参照水平面确定臼杯角度以及直接比较双下肢长度差异,从而规避了术后脱位风险,减少了患者的术后活动限制,使之能够于无痛状态下在术后第二天下床活动。
(骨关节外科)

 闽ICP备11006022号 | 闽公网安备 35030002001079号
闽ICP备11006022号 | 闽公网安备 35030002001079号